Что такое эрозия шейки матки становится понятней при изучении ее проявлений. Характерным симптомом выступает легкое кровотечение от сексуальной связи, занятия спортом. Говорить о бессимптомном течении, можно если она будет существовать месяцы не причиняя дискомфорта. Постепенно состояние усугубляется, клиника нарастает:
Что такое эрозия шейки матки, какие бывают виды и как ее лечить?
Эрозия шейки матки — это оголение ее надвлагалищной части из-за слущивания эпителия многослойного типа, с открытием пролегающего промежуточного или парабазального слоя, который легко травмируется. Нежное покрытие не адаптировано под кислую среду влагалища. Пораженные клетки шейки матки отвечают воспалительной реакцией. В запущенных случаях разрушаются, оставляя раневую поверхность. Женская эрозия выглядит круглым красным пятном с отечным ободком на зеве шейки.
Похожая картина наблюдается при эктопии, когда железистый эпителий выходит за границы внутреннего канала шейки матки (эндоцервикса). Происходит замещение в слизистых оболочках, формирующих зону трансформации, то есть вытеснение ее многослойной формы с нарастанием цилиндрической. Граница маточного зева перестает обладать свойством защиты. Атипичная по расположению оболочка разрушается под действием продуктов молочнокислых бактерий влагалища, отслаивается при физическом воздействии или химическом контакте.
Специфика гинекологической патологии в том, что дно эрозии имеет гладкую структуру. Обнаружение мелких шарообразных полостей, говорит о наличии кист. Плотные включения встречаются при доброкачественных новообразованиях, а бугристый нарост без четких очертаний при онкологии. От распада таких образований, также появляются эрозии.
Что такое эрозия по-женски многие девушки знают на личном опыте, а кто-то слышал об этом от знакомых. Но мало кто задумывался насколько коварно это заболевание шейки матки. Динамика эрозии развивается по-разному. Одни не чувствуют никаких признаков нарушения здоровья, эрозию обнаруживают случайно во время плановой консультации гинеколога. У других клиническая картина более выражена, стремительное течение делает регулярное наблюдение неэффективным.
Причины эрозии шейки матки
Исходя из определения что такое эрозия понятно, с чем мы имеем дело, но не каждая девушка понимает, почему она возникла. На самом деле существует сотня причин эндо- и экзогенного характера. К внутренним относятся негативные процессы, происходящие в организме. Внешние представлены провоцирующими факторами. Так как изменениям шейки матки подвержены все возрастные категории, то и причины будут отличаться.
- прерывание нежелательной беременности
- частая смена партнеров
- ранняя сексуальная связь
- неаккуратная постановка внутриматочной спирали
- последствия диагностического выскабливания
- дисбаланс уровня женских гормонов
- наличие венерических болезней
Эрозия на матке также провоцируется химическими веществами, содержащимися в средствах для интимной гигиены, лубрикантах. Часто повреждение слизистой шейки матки связано со спринцеванием агрессивными растворами после незащищенной сексуальной связи. В отношении микробов, вызывающих ЗППП они бесполезны, а из-за появления раны вовлекаются придатки и матка.
Виды эрозии
Эрозия на шейке матки имеет международную классификацию, основанную на биологических метаморфозах и первопричинах отклонений от нормы. Делится она на три основных категории:
- Возникновение врожденных эрозий шейки матки связано с внутриутробным периодом. Лечение нужно, если физиологическая эпителизация не произошла с наступлением пубертатного периода.
- При истинных эрозиях непосредственно оголяются пролегающие оболочки, что может повлечь их дальнейшую трансформацию нескольких слоев шейки матки. Провоцирующим фактором крупной истинной эктопии выступают травмы, хронические воспаления.
- Отличительной чертой ложных эрозий шейки является атипичный рост железистой ткани, расположенной внутри цервикального канала. Смещение происходит из-за сбоя эндокринной регуляции или механическом занесении этих клеток на экзоцервикс (инструментальные исследования, выскабливание).
Псевдоэрозия является доброкачественным образованием, которое по медицинской статистике поражает 30% гинекологических пациенток. Приобретенные неосложнённые формы способны достигать большого размера, тогда шейка матки имеет вид ярко-красного припухшего конуса.
На разных стадиях развития эрозии отмечается изменение динамики. Прогрессивный этап длится 14 дней. В это время шейку матки атакуют антигены, вызывая гнойную или серозную экссудацию. Фоновая пролиферация запускается с целью закрытия эрозии.
Если лечение отсутствует, начинается повторное разрушение шейки кислыми выделениями или микробными токсинами. Рана затягивается неправильно, за счет цилиндрической ткани.
Как проявляется эрозия шейки матки?
Что такое эрозия шейки матки становится понятней при изучении ее проявлений. Характерным симптомом выступает легкое кровотечение от сексуальной связи, занятия спортом. Говорить о бессимптомном течении, можно если она будет существовать месяцы не причиняя дискомфорта. Постепенно состояние усугубляется, клиника нарастает:
- Слизистые выделения становятся обильней, приобретают неприятный запах, встречаются капли гноя.
- Бели раздражают вульву, влагалище. Появляется отечность, покраснение, жжение.
- Вследствие экссудации вагина сужается, начинается сдавливание нервных окончаний. Присоединяются боли внизу брюшной стенки (надлобковой части живота).
- Половой контакт травмирует шейку, что сопровождается кровоточивостью, акт становится невыносимым.
Лечение эрозии шейки матки правильно начинать при первых признаках. Появление высокой температуры свидетельствует об острой инфекции. Эмоциональная неуравновешенность указывает на отклонения гуморальной регуляции, что относится к фоновым состояниям, способствующим онкологии.
Частые осложнения при нелеченых эрозиях шейки
Из-за отсутствия выраженных симптомов нет незамедлительного обращения за квалифицированной помощью, что повышает риск опасных осложнений. На первый план выходит бесплодие, трудности вынашивания плода, связанные с:
- Активным размножением инфекционных агентов, разрушающих покрытие, формируя язвенный дефект. Заживление эрозии участка шейки матки заканчивается сужением цервикального канала, затрудняющим продвижение сперматозоидов.
- Бактерии легко проникают с шейки матки в ее полость, трубы, яичники. Патологические преобразования мешают выходу яйцеклетки, имплантации плодного яйца. После удачного зачатия случается заражение эмбриона в матке, приводящее к выкидышу на раннем сроке беременности.
- Нарастание температуры тела также фиксируется при занесении бактерий в уретру, мочевой пузырь. Учитывая нагрузку на почки во время гестации, акушеры-гинекологи опасаются почечной недостаточности.
Эрозия на шейке матки предшествует дисплазии, являющейся предраковым заболеванием. Когда участок эпителия переродится трудно спрогнозировать. Чтобы избежать возникновения рака, лечиться нужно сразу, как только подтвердится диагноз.
Профилактика эрозии на шейки матки
Ведущий метод профилактики — это плановые осмотры гинеколога 1 раз в год, позволяющие своевременно выявить эрозию шейки матки. Планирующим беременность, врач составит подробный план обследования, подготовки к зачатию. Вы получите оценку здоровья, рекомендации половой гигиены:
- использовать средства барьерной контрацепции, реже менять партнеров
- отказаться от спринцевания химическими растворами
- использовать средства гигиены с натуральными компонентами
- при менструации менять тампон через каждый 4-5 часов
Эрозия на матке появляется при раннем вступлении во взрослую жизнь. Оптимально вступать в сближение с партнёром, достигнув 18-20 лет. Максимальная готовность организма женщины к родам наблюдается в 20-25 лет.
Диагностика
Обследование пациентки начинается с осмотра в зеркалах. Врач оценивает внешний вид шейки матки. При расширении влагалища видна гиперемия, утолщение, но не удается рассмотреть зону трансформации. Чтобы поставить точный диагноз назначаются лабораторные анализы, инструментальные методы выявления:
- Для определения источника воспаления сдаются бактериологические мазки и анализ ПЦР.
- Граница эрозии первично определяется при кольпоскопическом осмотре.
- Цитология или ПАП-тест отражает строение верхнего слоя шейки матки.
- Прицельную биопсию делают специальным прибором для забора тканей, материал отправляется на гистологию. Это самый точный способ, так как можно взять узкий продолговатый лоскут для изучения всех шаров шейки матки.
Благодаря такой тактике дифференциации эрозии, специалист исключает злокачественную опухоль. Полученные результаты определяют схему хирургического лечения шейки матки, обеспечивают корректность назначения лекарств.
Можно ли лечить в домашних условиях?
Отвары местного действия, обладающие противовоспалительным свойством безопасны для лечения эрозивной поверхности. Некоторые из них (облепиха) стимулируют регенерацию. Для эффективного лечения процедуры проводятся ежедневно. Одним из отваров или готовой субстанцией, указанных ниже, смачивается тампон, вставляется глубоко во влагалище и оставляется на ночь:
Если заниматься самолечением, есть вероятность, что удается добиться устранения воспалительного процесса. Помните, что самопроизвольной эпителизации эрозия не подвергается. Без уточнения диагноза по шейке матки, нельзя задействовать народные рецепты, принимать безрецептурные таблетки. В противном случае может последовать вовлечение новых тканей, их перерождение.
Эрозия по-женски — это отклонение, имеющее также связь с иммунной дисфункцией. Для улучшения самочувствия, укрепления организма можно пить спиртовую настойку корня марьина (0,5 л водки на 5 ложек травы). Пьется настой по 3 чайных ложки 2-3 раза в день. Со спринцеванием календулой, полынью, чистотелом следует быть осторожными, чтобы не нанести механическую травму шейке матки.
Все болезни при неправильном или несвоевременном лечении имеют ряд осложнений. К следующим осложнениям, вызванными эрозией, относятся:
Что такое эрозия, ее методы лечения
Эрозия – нарушенная целостность слизистой оболочки шейки матки. Визуально выглядит как язвочки. Это самое распространённое гинекологическое заболевание у женщин, которое в дальнейшем может стать началом других более серьезных патологий. Коварна она тем, что с ней можно жить годами, не подозревая о диагнозе.
Причины возникновения эрозии
Существует множество факторов, причин эрозированности шейки матки, самыми распатроненными принято считать следующие:
- ранняя половая активность;
- «беспорядочные» половые связи;
- гормональные нарушения;
- ранние роды или аборты;
- хронические болезни;
- механические повреждения вследствие хирургических вмешательств, различные послеродовые осложнения;
- беспрерывное применение гормональных противозачаточных средств;
- сниженный иммунитет.
Ежегодные профилактические осмотры помогут выявить эрозию шейки матки на ранних этапах и обойтись без хирургических вмешательств для ее дальнейшего лечения.
Как распознать эрозию шейки матки, ее симптомы
Выявить возникновения патологии на ранних стадиях крайне сложно. В процессе развития эрозии могут проявляться следующие симптомы:
- обильные выделения, сопровождающиеся неприятным запахом или без него;
- болезненные половые акты (наблюдаются при эрозии, вызванной заболеваниями, передающимися половым путем);
- выделения, имеющие запах гноя, с прожилками крови.
Диагностика
Поставить диагноз «эрозия шейки матки» может акушер-гинеколог. В некоторых случаях гинекологического осмотра с помощью зеркала не достаточно для подтверждения патологии. Поэтому проводят осмотр оболочки шейки матки с увеличением. Данный метод называется кольпоскопия. Эпителий шейки просматривается под микроскопом, что дает возможность определить объём пораженного участка и более точную картину глубины поражения шейки. Также берется мазок слизистой для проведения исследования на наличия онкоклеток.
Лечение эрозии шейки матки
При подтверждении диагноза эрозия шейки матки доктор назначает ряд анализов для выявления причины заболевания. При легких формах эрозии достаточно устранить причину ее появления. Если это гормональный дисбаланс или воспаление слизистой, лечение этих симптомов поможет избавиться от основного заболевания. В случаях, когда эрозия поразила большой участок слизистой, прибегают к радикальным методам. Это может быть криодиструкция (заморозка поражённого участка азотом), радиоволновая хирургия, электрокоагуляция или же лазеротерапия. Какой метод применить, определяет доктор, исходя из ряда факторов.
Осложнения
Все болезни при неправильном или несвоевременном лечении имеют ряд осложнений. К следующим осложнениям, вызванными эрозией, относятся:
Запущенность эрозии приводит к возникновению дисплазии. А это уже предраковое состояние.
Профилактика эрозии
К профилактическим мерам относятся:
При появлении дискомфорта, проявлении не присущих вашему организму симптомов следует обратиться к доктору для комплексного обследования.
Принятие решения о вакцинации должно основываться на соотношении пользы и риска в каждой конкретной ситуации. Ответственность за обоснованность допуска к проведению вакцинации против коронавирусной инфекции несет врач (участковый терапевт или фельдшер в пункте приема).
Противопоказания к вакцинации от коронавируса: кому нельзя прививаться от ковида
Вакцинация от коронавирусной инфекции с каждым днем вызывает все больше и больше вопросов у населения. Люди хотят знать, имеются ли противопоказания к прививке и всем ли можно ее ставить.
Какие противопоказания для прививки от коронавируса
Вакцинация — эффективное средство защиты против инфекционных заболеваний, применяемых в современной медицине. Основной принцип — создание ослабленного болезнетворного агента. Происходит стимулирование антител для борьбы с возбудителем заболевания.
Под противопоказаниями понимается особенности характера или течения патологического процесса, препятствующие проведению определенной манипуляции. За последнее время перечень противопоказаний к вакцинации существенно уменьшился. Этому поспособствовали проводимые научные разработки. Все противопоказания к прививкам делятся на две большие группы.
В день прививки от ковида врач проводит опрос и осмотр с обязательной термометрией. Пациенты с температурой 37 и более до прививки не допускаются. Заболеть от самой прививки невозможно, но в редких случаях вакцина может не защитить от вируса. Это особенность иммунной системы и характерно для любой вакцины.
Эффективность современных отечественных вакцин от коронавируса составляет от 70 до 95%. Это предварительные данные лабораторных исследований.
Кто принимает решение о допуске к вакцинации?
Принятие решения о вакцинации должно основываться на соотношении пользы и риска в каждой конкретной ситуации. Ответственность за обоснованность допуска к проведению вакцинации против коронавирусной инфекции несет врач (участковый терапевт или фельдшер в пункте приема).
Если у человека имеется заболевание, требующее осторожности при вакцинации, его могут отправить за консультацией к узкому специалисту. Однако он не даст медотвод только из-за самого диагноза. Это возможно только в случае тяжелого неконтролируемого состояния. Если болезнь протекает по ожидаемому сценарию, то и причин для отказа нет.
Сдавать перед вакцинацией анализы на скрытые воспаления и прочие патологии также не целесообразно. Серьезные проблемы обычно заметны и без обследований, а незначительные отклонения не влияют на безопасность или эффективность прививки.
Иногда медработники перестраховываются: отправляют за консультацией при незначительных аллергических реакциях (на пищу или пыль). Либо требуют справку от врача при любом хроническом заболевании (даже если оно не в фазе обострения).
Вакцины, как и все лекарственные препараты, проходят обширные клинические испытания. В соответствии с рекомендациями ВОЗ каждое государство (даже не производящее их) должно иметь национальный орган контроля иммунобиологических препаратов.
Как получить медотвод от прививки коронавируса?
Справку о медицинском отводе выдает врач после проведенных обследований. Чтобы ее получить, необходимо обратиться в поликлинику по месту жительства. Результат обследования и при необходимости сданных анализов становится заключением специалиста о возможности или невозможности делать прививку.
- данные врача, оформлявшего медотвод;
- сведения о больнице, выдавшей документ;
- название вакцины, которой нельзя прививаться;
- диагноз, на основании которого вынесено решение;
- сведения о пациенте (адрес, дата рождения).
Если у человека, пришедшего на вакцинацию, был контакт с больным ковидом в течение последних двух недель, пациенту должны выдать направление на ПЦР-тест. Лица, имеющие положительный результат на антитела, не прививаются. Медики рекомендуют переболевшим вакцинироваться через 7-9 месяцев после выздоровления (с учетом распространения нового опасного штампа).
Какие есть противопоказания для прививки «Спутник V»?
Медотвод дают в случае, если человек ранее делал какую-либо прививку, и у него поднялась температура в районе сорока и выше градусов. Небольшие отклонения от нормы считаются нормальными. Также нельзя вводить вакцину пациентам, имеющим чувствительность к препаратам, содержащимся в ее компонентах. Есть угроза наступления анафилактического шока или отека Квинке.
Если у человека подтверждено инфекционное заболевание, прививаться можно через несколько недель после окончательного выздоровления. При слабой простуде делать прививку можно (если нет температуры).
С осторожностью к вакцинации подходят в следующих случаях:
- эндокринные заболевания;
- патологии печени и почек;
- эпилепсия;
- нарушения мозгового кровообращения;
- миокардит;
- заболевания системы кроветворения;
- сахарный диабет;
- инфаркт миокарда;
- онкология.
Иммунитет от коронавируса формируется через 21 день после второй вакцинации.
Противопоказания к вакцине «ЭпиВакКорона»
В целом для всех вакцин общие противопоказания: острые инфекции, обострения хронических диагнозов, состояние, угрожающее жизни. Прививку проводят через месяц после выздоровления, а в случае ОРВИ — после снижения температуры.
В инструкции к препарату указаны особые противопоказания:
- гиперчувствительность к гидроксиду алюминия;
- тяжелая аллергическая реакция;
- реакция на компоненты вакцины, введенные ранее;
- злокачественные новообразования;
- сердечная недостаточность.
Есть также ряд болезней, при которых вакцинацию проводят с осторожностью:
Иммунитет формируется через 30 дней после второго укола.
Что еще важно знать про прививку «Эпивак»?
Решение о выборе вакцины должно приниматься с учетом рекомендации врача. Действия вакцины узконаправленны: запускает синтез поверхностного S-белка коронавируса. После формирования иммунного ответа действие механизма прекращается.
Вакцина разработана в новосибирском научном центре «Вектор». Относится к классу пептидных вакцин. В отличие от «Спутника» в препарате отсутствуют вирус, ДНК, РНК. Синтетические пептиды имитируют крошечные участки белков реального коронавируса. В крови вырабатываются специфические антитела. Вакцины такого типа считаются наименее реактогенными.
Прививка переносится практически без побочных проявлений. Поэтому «Эпивак» рекомендуют пожилым: у нее нет верхней границы по возрасту. Отдельное исследование с участием добровольцев старше шестидесяти лет показало: вакцина у них работает, иммунный ответ есть.
Эффективность вакцины — 100%. Действовать иммунная защита будет не менее года. Серьезных побочных действий не выявлено: максимум кратковременное повышение температуры до 38,5. Это признаки активации иммунитета. Иммунная система у всех срабатывает по-разному (примерно этими же причинами можно объяснить появление аллергических реакций).
Противопоказания к «КовиВак»
- клинически значимые побочные проявления (отек, шоковое состояние, судороги);
- непереносимость компонентов препарата;
- тяжелая аллергическая реакция (аллергия на пыльцу или пищевые продукты не является поводом для медотвода);
- период кормления грудью, беременность.
В случае инфекционных заболеваний или обострения хронических вакцинация возможна через 2-4 недели после прохождения симптомов. С осторожностью прививку делают также в следующих случаях:
- желудочно-кишечная инфекция (стадия обострения);
- туберкулез;
- гепатит В или С;
- сахарный диабет;
- аутоиммунные патологии;
- тяжелые заболевания дыхательной системы: бронхиальная астма, перерождение альвеол;
- ишемическая болезнь сердца.
Иммунитет формируется ровно через две недели после получения второй дозы.
Что еще важно знать про прививку «КовиВак»?
Вакцина разработана научным центром имени Чумакова РАН. Относится к классическому типу вакцин. Иммунологическая эффективность — 85%. В основе инактивированной вакцины настоящий COVID-19. Ученые в лаборатории убивают вирус и «отключают» у него возможность к размножению — он больше не способен причинить вред.
Но зато вызывает иммунный ответ: будто человек уже переболел. К «обезглавленному» вирусу добавляют адъювант — гидроокись алюминия. Вещество собирает на себе частицы вируса. Именно в этом виде вакцину вводят пациентам.
Серьезных побочных проявлений после вакцинации не выявлено. В редких случаях наблюдается уплотнение в месте укола. «КовиВак» рекомендуют пациентам в возрасте от 18 до 60 лет. Инактивированные вакцины изготавливают во всем мире вот уже несколько десятков лет. Это старая технология: в эффективности сомневаться не приходится. По подобной схеме создают вакцины от гриппа.
Инактивированные вакцины не противопоказаны людям с иммуносупрессивным или иммунодефицитным состоянием. В то же время у пациентов, использующих препараты, подавляющие иммунитет, может не развиться достаточный иммунный ответ. Поэтому прием подобных препаратов противопоказан как минимум один месяц до и после прививки. Однако корректировать медикаментозную терапию может только лечащий врач.
Сейчас стало приходить все больше информации о так называемом постковидном синдроме. Даже те, кто перенес болезнь в легкой форме, жалуются на нарушения в работе нервной системы, проблемы с легкими и сердцем, выпадение волос. Поэтому лучше не ставить эксперименты и не рисковать здоровьем, а привиться.
В зависимости от вида заболевания и его стадии, назначается либо медикаментозная (консервативная) терапия, либо хирургическое лечение. Ко второй категории относится лазерная коагуляция, криодеструкция, воздействие электрическим током, фотодинамическое лечение. Цель манипуляций – остановить патологический процесс и не дать ему перерасти в рак.
Фоновые и предраковые заболевания шейки матки
У 10-15 женщин из 100 врачи-гинекологи диагностируют заболевания шейки матки (ШМ). Поражения слизистой в отсутствие своевременного и грамотного лечения приводят к развитию рака шейки матки. В данном случае статистика тоже впечатляет (и пугает) из 100 онкологических заболеваний у женщин 12 являются раком шейки матки. И, разумеется, заболевания шейки матки, возникающие у женщин репродуктивного возраста, отрицательно сказываются на их возможности забеременеть и выносить плод.
Чтобы избежать появления предракового процесса или не допустить его развития, нужно бережно следить за своим здоровьем и регулярно посещать гинеколога. Современная развернутая диагностика, включающая в себя кольпоскопию, УЗИ, лабораторные исследования (цитология, гистология…), позволяет эффективно предупреждать, приостанавливать и профилактировать фоновые и предразковые болезни шейки матки.
На этой странице вы найдете информацию о том, что такое фоновые и предраковые заболевания шейки матки, какими они бывают, как проявляются, во что перерастают и как проводится диагностика и лечение.
Заболевания шейки матки
Фоновые патологии – ряд заболеваний, при которых эпителий меняет свое состояние, но его клетки продолжают нормально делиться, созревать, дифференцироваться, отторгаться. Иными словами, не нарушаются здоровые клеточные процессы. Предраковые заболевания – диспластические состояния, которые со временем сказываются на функционировании клеток, превращая их в атипичные и затем – в раковые.
К ним относят лейкоплакию и дисплазии шейки матки. Причиной этих заболеваний является инфицирование вирусом папилломы человека. Оба они требуют цито-/гистологической верификации. Специального лечения лейкоплакия шейки матки не требует, только наблюдения (ежегодно ПАП-тест и кольпоскопия, ПЦР на ДНК ВПЧ высокого онкогенного риска). Что касается лечения дисплазии шейки матки, то все зависит от степени поражения. При лёгкой степени необходимо пролечить воспаление, на фоне которого чаще всего возникает процесс и пересдать мазок; при средней и
тяжелой – хирургическое вмешательство в объеме эксцизии или конизации шейки матки. Консервативного лечения (таблетки, уколы, капельницы) данных заболеваний не существует.
Классификация заболеваний шейки матки
Причины возникновения
Основной причиной развиттия патологий ШМ современные гинекологи считают вирус папилломы человека (ВПЧ). Штаммы низкого онкогенного риска приводят к появлению кондиллом, высокого онкогенного риска – к развитию дисплазии, лейкоплакии, краурозу. ВПЧ может проникнуть в организм при низком иммунитете, частой смене партнеров, пренебрежении правилами личной гигиены, использовании чужого белья и т.д.
Другими причинами развития заболеваний ШМ могут быть:
- травмирование шейки матки (в т.ч. вследствие аборта);
- наркомания, алкоголизм, курение;
- неполноценное питание;
- гормональные нарушения;
- недостаток витаминов;
- прием оральных контрацептивов на протяжении длительного времени;
- хронические, инфекционные заболевания.
Симптомы и признаки
Патологический процесс может не проявлять себя вовсе (и поэтому важно профилактически посещать гинеколога!), а может беспокоить женщину такими симптомами, как:
Диагностика фоновых и предраковых заболеваний шейки матки
На консультации врач побеседует с вами, посмотрит результаты предыдущих исследований (приносите с собой на прием все врачебные документы, имеющиеся у вас на руках и связанные с женским здоровьем), проведет осмотр с целью выявления изменений состояния слизистой. Более подробно увидеть ситуацию доктору поможет видеокольпоскопия. Во время осмотра врач сделает мазки для ПАП-теста и исследования флоры. При необходимости будет проведена биопсия для последующей гистологии. Гинекологическим пациенткам проводится также УЗИ трансвагинальным датчиком, а также ультразвуковое исследование молочных желез. Вам назначат анализы – общий анализ крови, анализ крови на гормоны, а также анализ мочи.
По результатам диагностики врач ставит диагноз и принимает решение в пользу того или иного метода лечения.
Лечение фоновых и предраковых заболеваний шейки матки
В зависимости от вида заболевания и его стадии, назначается либо медикаментозная (консервативная) терапия, либо хирургическое лечение. Ко второй категории относится лазерная коагуляция, криодеструкция, воздействие электрическим током, фотодинамическое лечение. Цель манипуляций – остановить патологический процесс и не дать ему перерасти в рак.
Хирургия сочетается с приемом иммуномодулирующих, антибактериальных препаратов, гормональной терапией, приемом витаминов, микроэлементов (все по назначению врача-гинеколога).
Чтобы закрепить результат лечения, пациентка должна посещать гинеколога по графику для проведения профилактических осмотров.
Для поддержания здоровья женщине может быть назначена специальная диета, рекомендован отказ от вредных привычек, даны рекомендации по вопросам физической активности, снижения уровня стресса в быту и т.д.
Стоимость лечения фоновых и предраковых заболеваний шейки матки
Чтобы остановить патологический процесс, добиться стойкой ремиссии и улучшить состояние здоровья женщины, нужно поэтапное комплексное лечение. Нельзя однозначно сказать, сколько будет стоить лечение фоновых, предраковых заболеваний ШМ, не видя конкретной клинической картины. Мы приглашаем вас на консультацию гинеколога-онколога Екатерины Николаевны Козловой – опытного доктора, КМН, члена международных онкологических объединений, хирурга. Екатерина Николаевна тщательно и компетентно проводит диагностику и лечение и занимается ведением и наблюдением пациентов. Стоимость первичного приема у Козловой Е.Н. – 4 000 руб. В него входит беседа с врачом, осмотр на гинекологическом кресле, забор материала для дальнейших лабораторных исследований. Отдельно оплачиваются исследования крови и мочи, мазков, УЗИ, кольпоскопия.
Для записи к Екатерине Николаевне Козловой звоните: +7 (499) 397-71-30.
Клиника Марины Рябус – центр умных антивозрастных технологий. Мы за СМАРТ-подход к ведению и лечению пациентов. Наша цель – улучшить качество вашей жизни!
Первичное инфицирование — это когда вирус впервые проникает в организм, и у человека еще не выработались к нему антитела. Это может проявляться как с впервые возникшими высыпаниями на теле, так и бессимптомно, что бывает чаще всего. Внешние проявления первичного инфицирования вирусом продолжаются до 14-22 дней с нарастанием симптомов в первую неделю. Болезнь может протекать довольно длительно, могут поражаться не только гениталии, и сопровождаться общими и местным/локальным симптомами. К общим симптомам относятся – лихорадка, головная боль, недомогание и миалгии. К локальным явлениям относятся боль, болезненное мочеиспускание, зуд, выделения (из влагалища или уретры). Симптомы могут постепенно исчезать до 2-3 недель. Иногда могут возникать более сложное течение ВПГ, которые требуют госпитализации (тяжелый асептический менингит, диссеминированная инфекция и т.д.). В таких случаях течение болезни может затянуться до 1.5 мес.
Генитальный герпес
Первичное инфицирование — это когда вирус впервые проникает в организм, и у человека еще не выработались к нему антитела. Это может проявляться как с впервые возникшими высыпаниями на теле, так и бессимптомно, что бывает чаще всего. Внешние проявления первичного инфицирования вирусом продолжаются до 14-22 дней с нарастанием симптомов в первую неделю. Болезнь может протекать довольно длительно, могут поражаться не только гениталии, и сопровождаться общими и местным/локальным симптомами. К общим симптомам относятся – лихорадка, головная боль, недомогание и миалгии. К локальным явлениям относятся боль, болезненное мочеиспускание, зуд, выделения (из влагалища или уретры). Симптомы могут постепенно исчезать до 2-3 недель. Иногда могут возникать более сложное течение ВПГ, которые требуют госпитализации (тяжелый асептический менингит, диссеминированная инфекция и т.д.). В таких случаях течение болезни может затянуться до 1.5 мес.
Непервичная инфекция наблюдается у людей, которые уже сталкивались с вирусом и у которых имеются к нему антитела. У данных пациентов болезнь, как правило, протекает с менее выраженной симптоматикой: длительность которых около 15 дней. Иногда, вирус может выделяться бессимптомно, а течение болезни длится 7-8 дней.
Рецидивирующая инфекция выявляется у тех пациентов, которые имеют одновременно и симптомы генитального герпеса и антитела к реактивированному типу вируса. Течение рецидива также может проходить бессимптомно, в связи с чем, диагностировать ВПГ можно выполнив специфические методы исследования. Степень выраженности и длительность течения болезни при рецидиве еще меньше, чем при указанных выше формах генитальной инфекции, и составляет всего 2-3 дня. Рецидив при 2-м типе ВПГ появляются чаще, чем при 1-м типе ВПГ. Периодичность и характер появлений у пациентов могут достаточно сильно отличаться и влиять на самочувствие.
- снижение иммунитета;
- переохлаждение или наоборот перегрев организма.
- стресс и некоторые физиологические состояния организм.;
- медицинские манипуляции/оперативные вмешательства.
- интеркуррентные заболевания (острое заболевание, присоединившееся, к уже имеющимся хроническим, например: вторичная инфекция).
Первое проявление герпесвирусной инфекции, как правило, проявляется более бурно, чем последующие рецидивы. У части больных они непродолжительны. У большинства инфицированных, симптоматика генитального герпеса отсутствуют.
ВПГ поражает кожу и слизистые оболочки (чаще всего на лице и половых органах), центральную нервную систему, вызывая менингиты, энцефалиты, глаза (конъюнктивиты, кератиты). Также, ВПГ может провоцировать патологическое течение при беременности и в родах, и стать причиной замершей беременности, самопроизвольного выкидыша, аномалии развития и/или гибель плода, генерализованное поражение возбудителем вируса во всех органах и системах у новорожденного. Отмечена связь между раком шейки матки у женщин, и раком предстательной железы у мужчин. ВПГ, как и некоторые другие герпесвирусы, он способен к скрытому течению процесса, который впоследствии, реактивируется и может стать причиной постоянных обострений заболевания и бессимптомное выделение вируса.
Пути передачи ВПГ
Воздушно-капельный. Контактно-бытовой. Через нестерильные инструменты, средства личной гигиены (бритвы и т.д.). Половым путем. Вертикальный путь передачи вируса (от матери к плоду). Болезнь передается преимущественно половым путем, независимо от формы интимной близости (генитальным, оральным, анальным) от больного генитальным герпесом или носителем вируса. Заражение может происходить в том случае, когда у партнера, являющегося источником инфекции, рецидив болезни или, что особенно важно, когда он выделяет вирус, не имея при этом клинических симптомов. Иногда, ВПГ могут инфицировать лица, у которых нет активных проявлений вируса на момент полового акта или даже эпизодов активации вируса, и поэтому даже не знающих о том, что они инфицированы. Не исключена вероятность инфицирования бытовым путем через средства личной гигиены. ВПГ внедряется в организм через кожу слизистые, после чего захватывается с помощью вирусных рецепторов сенсорными нервными окончаниями. Герпес разрушительно влияет на иммунную систему пациента и в связи с чем, становится причиной вторичного иммунодефицита. Рецидивы ВПГ, нарушают полноценную половую жизнь больного, и нередко являются причиной нервно-психических и психологических расстройств. Проявления на слизистой и коже самое частое проявление заболевания, а инфицирование генитальным герпесом относится к одним из самых распространенных заболеваний, передающихся половым путем.
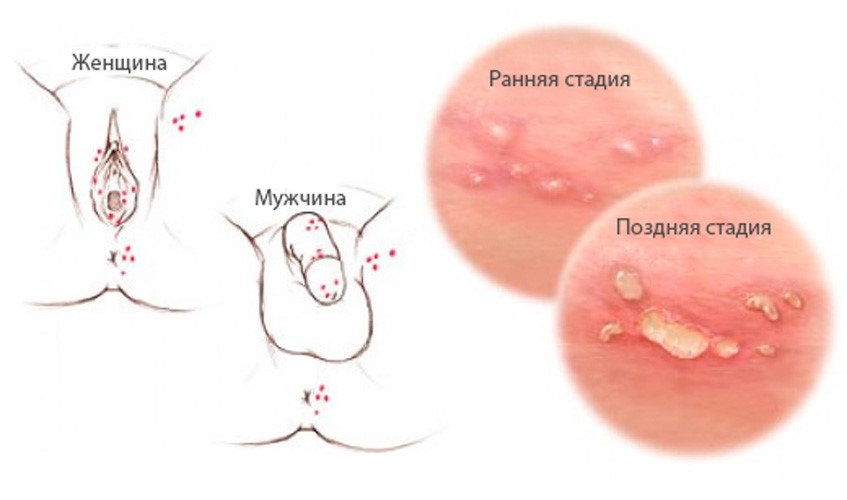
Риск инфицирования малыша во время беременности и родов, зависит от многих факторов, и может достигать 75% вероятности. Внутриутробная инфекция, вызванная ВПГ-2, встречается реже. В подавляющем большинстве случаев инфицирование новорожденного происходит во время родов при прохождении малыша родовых путей матери. Причем, передача инфекции возможна как при наличии очагов поражения в области шейки матки и вульвы, так и при бессимптомном выделении вируса. При выделении вируса во время беременности, может являться причиной гибели плода, вызывая замершие/неразвивающиеся беременности и провоцировать выкидыши, как на ранних, так и на поздних сроках вынашивания. ВПГ занимает 2-е после вируса краснухи место по аномалиям развития плода. Возможны, инфицирование новорожденного и после родов, при активном проявлении у роженицы и мед. персонала, но такое происходит крайне редко.
Симптоматика
Типичная локализация у женщин: на больших и малых половых губах, на вульве, клиторе, во влагалище, и на шейке матки, а также нередко на перианальной области, и ягодицы. У мужчин это — головка полового члена, крайняя плоть и уретра.
Выделяют несколько форм рецидивирующего генитального герпеса:
- Манифестная форма рецидивирующего герпеса характеризуется наличием герпетических элементов в очаге поражения. Типичными проявлениями болезни являются пузырьки, эрозии, язвочки, экссудация, рецидивирующий характер болезни. Часть больных генитальным герпесом жалуются на общее недомогание во всем теле, головные боли, повышение температуры до субфебрильных значений, у некоторых нарушается сон, а также, появляется тревожность и раздражительность. Как правило, на этапе развития заболевания больные отмечают ощущение жжения, зуд, «раздражение и «щекотание», боли в области половых органов. Зона поражения становится несколько отечной, краснеет, а затем, появляются единичные или множественные мелкие пузырьки до 2-3 мм. Содержимое этих пузырьков вначале прозрачное, затем мутнеет, и становится гнойным. В течение нескольких дней пузырьки опорожняются, подсыхают, образуются корочки, которые постепенно отпадают, а на месте этих высыпаний на несколько дней остаются пятна, и впоследствии исчезают совсем.
- Атипичная форма протекает в виде отёчности и зуда. Зона поражения представлена глубокими рецидивирующими трещинами кожи, слизистой гениталий и подлежащих мягких тканей, которые заживают через 4-5 дня.
- Абортивная форма герпеса чаще всего встречается у больных, которые уже получали противовирусные препараты, и вакцинотерапию. Герпетические поражения при данной форме герпеса минуют стадии, обусловленные для манифестной формы, и могут проявляется в виде зудящих пятен или папул, разрешающихся самостоятельно в течение 1-3 дня. К абортивным формам герпеса относятся: эритематозная, папулезная, и пруригоневротическую, при которых отсутствуют везикулёзные элементы. Диагностика разновидностей генитального герпеса, протекающих в стертой абортивной форме, вызывает иногда большие затруднения. Заболевание обычно распознаётся в тех случаях, когда типичные рецидивы герпеса чередуются с высыпаниями или возникают одновременно с ними.
- Субклиническую форму генитального герпеса в основном выявляют при обследовании лиц с ЗППП (заболеваниями передающихся половым путем), или у семейных пар с нарушением репродуктивных функций. Для данной формы, характерна «микросимптоматика»(кратковременное появление слабовыраженных, поверхностных трещинок, сопровождающиеся небольшим зудом), или полное отсутствие каких либо внешних проявлений.
В зависимости от локализации и степени тяжести у больных генитальным герпесом условно разделены три стадии:
- 1 стадия – поражение наружных половых органов.
- 2 стадия – герпетические кольпиты, цервициты, уретриты.
- 3 стадия – герпетический эндометрит (поражение вирусом слизистой оболочки матки), сальпингит (поражение маточных труб) или цистит (воспаление мочевого пузыря).
Герпетические пузырьки образуют характерные полициклические фестончатые фигуры. Впоследствии образуются поверхностные, покрытые сероватым налетом язвочки соответственно числу бывших пузырьков или сплошная эрозия с гладким дном и не подрытыми краями, окруженными ярко-красным ободком. Язвочки не бывают глубокими и не кровоточат. Герпетические изъязвления иногда очень болезненны. Язвочки и эрозии заживают, не оставляя рубцов. Герпетические высыпания на малых половых губах и вульве у женщин, в некоторых случаях, вызывают значительный отёк половых губ. При герпетическом цервиците шейка матки отёчна, часто имеет эрозии. Рецидивы наступают или спонтанно, или после половых контактов, или до и после менструации. Часто появление герпеса гениталий провоцируется другими инфекциями. Герпетическая рецидивирующая инфекция может локализоваться не только в области наружных половых органов, но также, поражать слизистую влагалища, шейки матки и восходящим путём проникать в слизистую полости матки, маточные трубы, слизистую уретры и мочевого пузыря, и вызывать в них специфическое поражение.
Клиническая картина поражения вирусом герпеса у мужчин появляются чаще всего в виде мелких пузырьков, и образованием поверхностных язвочек на головке полового члена, крайней плоти, области бороздки. Течение болезни характеризуется рецидивами эпизодов. Жалобы при герпетическом уретрите у мужчин начинаются с появления болей, с иррадиацией в область мошонки, полового члена, уретры, ноги, ягодицы, промежности, чувство жжения в уретре. Пациенты отмечают также, эти жалобы во время мочеиспускания, появление светлых, или желтоватых выделений из уретры, покраснение и отёк в зоне отверстия уретры. На этапе заживления эрозий на этом месте визуализируются эритематозные или пигментированные пятна. Хроническое течение рецидивирующего баланопостита, выявляется у большинства больных герпесом.
Поражение инфекцией гениталий, вызванная ВПГ, у некоторых пациентов провоцирует психологические и даже психосексуальные расстройства, в виде смущения, страх половых контактов, депрессии, потери уверенности в себе, душевной травмы, гнева, снижения самооценки, потеря самоуважения, повышения тревожности, негативные эмоции, враждебность и даже агрессивность в отношении источника инфицирования. Многие, из-за страха быть отвергнутыми, скрывают информацию о наличии у них генитального герпеса. Женщины воспринимают и переносят эту новость более эмоционально, ввиду психологических особенностей слабого пола. Причем, у тех пациентов, которые впервые столкнулись с генитальным герпесом, возникают более глубокие психологические проблемы, чем при других заболеваниях передающихся половым путем. Частые обострения, и выраженные проявления болезни могут влиять на его поведение и даже менять характер пациента.
Диагностика
- Выявление антигенов ВПГ.
- Вирусологические методы обнаружения и идентификация вирусов простого герпеса.
- Регистрация иммунного ответа к ВПГ.
- Моллекулярно-генетическая диагностика (метод-ПЦР).
- Цитоморфологические методы.
- Оценка иммунного статуса больных.
Также, необходимо обследоваться и на другие заболевания передающиеся половым путем:
Другие статьи из блога:
- Рекомендации после прижигания эрозии шейки матки
- Злокачественная эрозия шейки матки
- Масло эрозии шейки матки
Источники и связанные статьи:


Чё за дичь? У мужиков шейка матки? Это че за феминизм такой? Рак шейки матки у мужиков? Ну вы даете…
ээээ чё за бред??? эрозия шейки матки у МУЖЧИН??? это как??? у них же нету шейки матки!! а про герпес это да, у моего знакомого тоже постоянно высыпает, врач сказал мазать чо-то там… и да, статья какая-то странная.
ээээ чё?? эрозия шейки матки у МУЖЧИН??? это как??? ну вы даете! а про «гинекологическое кресло» вообще молчу… ваще треш. ну ладно посмотрим чо там за статья… но звучит стрёмно.
дааа? эрозия шейки матки у мужиков??? это как??? я чё-то не понимаю… сотен причин говорите? ну вы даёте! врач где то был когда это писали???
да у меня тоже самое было врачи разводят руками что за бред шейка матки у мужиков??? а потом оказывается что эрозия есть и у нас кошмар какой-то
Чё за бред??? эрозия шейки матки у мужчин??? это как??? у них там ничегошеньки нет чтоб эрозия была! Ну вы даёте… лучше бы писали про мужское здоровье, а не ерунду какую то. И про вакцинацию тут зачем? Совсем не связно. Ну и кто вообще пишет эти статьи???
да че за бред?? у мужиков эрозия шейки матки??? это ж у баб бывает вроде… а травма это как? че-то не понимаю
Да ладно?! Эрозия шейки матки у мужчин?? Это что за бред? У меня такое ощущение что автор вообще не знает анатомию… Радикальные методы при чем тут? Почитайте лучше учебники, а не пишите ерунду. Не вводите людей в заблуждение.
Да ладно, у мужиков эрозия шейки матки? Ну вы даете! Впг это понятно, а вот про эрозию… странно как-то. Надо погуглить чо за ерунда. А вообще, если ничего не болит, то зачем лечить?
Да ладно?! У мужчин эрозия шейки матки? Это вообще как??? Чё за бред? Дисплазия это у баб вроде… странно как то. может опечатка где то?